Jejím
cílem je náhrada ztráty krevního objemu způsobeného krvácením nebo
ztrátou jiných tělních tekutin nastolením a udržení
minimálních oběhových parametrů před dopravou do zdravotnického
zařízení.
Nejlepší parametr je
střední arteriální tlak (MAP) – při přístrojovém měření/, minimální hodnota je 60-70 torr. V
praxi se řídíme spíše systolickým tlakem, který by měl být nad 90
torr. Cílem tekutinové resuscitace tedy není nastolení fysiologických oběhových parametrů za každou cenu.
Diagnostika – je nutné si uvědomit, že kompenzační
mechanismy mohou relativně dlouho držet normální hodnoty TK, a P,
zvláště, je-li puls ovlivněn například bradykardizujícími léky /beta
blokátory/. Oběh se může kdykoliv náhle zhroutit. Pokud tedy není
například jasná zjevná velká krevní ztráta, vyšetřujeme TK a P a
pátráme po jiných známkách hypovolemie - prokrvení periferie – chlad,
studené opocení - kapilární návrat – do 3s po stisknutí nehtového
lůžka - stav vědomí – obluzení, neadekvátní chování.
Důležitý je odhad krevních ztrát podle charakteru poranění.
- stehenní kost – kolem 1,5l
- pánev – až několik litrů
- žebro – 150 ml /cave seriová zlomenina žeber/
Základem správné tekutinové resuscitace je zajištění spolehlivého přístupu do cévního řečiště. Standardem je periferní žilní kanylace kanylou s širším průsvitem dle možností /16G/. Pokud se jedná o
nutnost /i potenciální/ masivních náhrad, pak 2x. Pokud není
z technických důvodů možná perif. kanylace /2 pokusy neúspěšné/, měl by
se zvolit alternativní přístup /
intraoseální/.
Jaký roztok zvolit?
K dispozici máme
krystaloidy nebo koloidy.
Krystaloidy – nahradí objem krevního oběhu o pětinu
/z 1000 podaných ml zůstane v oběhu 200 ml/, zbytek unikne extravazálně.
Jsou ale poměrně bezpečné a šetrné s minimálními nežádoucími účinky. K
dispozici máme
Fysiologický roztok /vhodný pro náhrady do 2000 ml/ nebo Ringerův roztok nebo Ringer-laktát /neomezené množství/.
Koloidy – v současné době používáme
roztoky želatiny nebo hydroxyethylškrob /HES/.
Želatina – substituent plasmy, nahradí
stejné množství krevního objemu. V oběhu se dlouho neudrží, rychle se
vylučuje ledvinami, má lehký diuretický účinek – prospěšné. Bývají po
nich častější alergické reakce. Výhodou je neomezená dávka při nutnosti
masivního podávání.
HES – nyní se používají středně a
nízkomolekulární roztoky s nízkým stupněm substituce /rychlejší
metabolismus, možnost podat větší množství/. Chová se jako lehký
plasmaexpander a v oběhu vydrží déle. Dávky jsou omezeny na 50
ml/kg/den.
Takže co podat?
Tradiční schemata doporučují podat krystaloidy s koloidy v poměru
3-4:1. V praxi se řídíme hlavně klinikou a posouzením, jak rychle je
nutné nastolit minimální oběhové parametry.
Velká ztráta volumu s kritickým stavem – zahájit koloidy a
posléze nebo současně /do druhé i.v. linky/ zkombinovat s krystaloidy.
Urgentní stav – krystaloidy 1000-1500ml, posléze koloidy.
Obecně ale platí, že při emergentním stavu je pro záchranu
pacienta rozhodující hlavně rychlost podání a ne až tak co se podává –
pokud se nejedná o 5% glukosu.
A pokud se jedná o traumata, je statisticky prokázáno, že o
osudu pacienta rozhoduje rychlost, s jakou se dostane do ZZ, které je
schopné jeho poranění řešit.
Já dodávám –
ale musí se tam dostat živý, tedy s fungujícími základními životními funkcemi, přestože minimálně.











































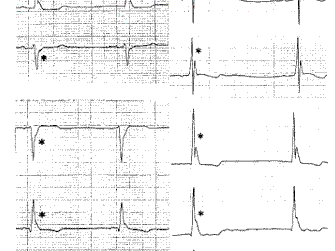
2.QRS komplexy ve V4-V6 jsou jen zdeformované artefaktem, jinak jsou stejné jako první QRS komplexy. P vlny pořádně nevidíme, takže těžko hodnotit PR interval. Když přimhouříme oči, snad bychom QRS komplexu mohli přiznat hraničních 120ms, nicméně stále chybí DELTA vlna.
WPW syndrom vypadá takto:
http://on.fb.me/RLyPtn
http://on.fb.me/1tCnvxM
Jak vidíte, rozdíl je markantní.